Le rôle du Fascia en Thérapie Manuelle
Découvrez l’article sur l’essai clinique de Pubmed, concernant un cadre théorique sur le rôle du Fascia en Thérapie Manuelle.
Titre de l’étude : « A theoretical framework for the role of fascia in manual therapy »
Auteurs : Nigel Simmonds 1, Peter Miller, Hugh Gemmell
- Anglo-European College of Chiropractic, 13-15 Parkwood Road, Bournemouth BH5 2DF, United Kingdom.
Résumé
Un cadre théorique pour le rôle que le fascia peut jouer dans des thérapies manuelles passives apparemment diverses est présenté. L’anatomie pertinente du fascia est brièvement passée en revue. Les thérapies sont divisées en myofasciales ( » tissus mous « ) et manipulatives ( » basées sur les articulations « ) et des comparaisons sont faites entre elles sur une base qualitative en utilisant des mesures de la douleur, de la fonction et de » l’activation autonome « .
Lorsque ces trois résultats sont évalués entre les thérapies, on observe qu’elles sont généralement comparables en termes de qualité, voire de quantité des mesures.
Du seul point de vue des patients, les avantages thérapeutiques sont difficiles à distinguer. Il est proposé qu’un mécanisme biologiquement plausible qui peut générer une composante significative des effets observés des thérapies manuelles de toutes sortes, est la stimulation thérapeutique du fascia sous ses différentes formes dans le corps.
De telles considérations peuvent aider à expliquer pourquoi diverses thérapies donnent apparemment des résultats comparables.
Introduction
Buts et objectifs
Il existe de nombreuses thérapies manuelles parmi lesquelles les patients peuvent choisir, avec une variation considérable entre les techniques. Cet article considère que ces techniques sont divisées en 2 groupes de base, avec d’une part les techniques articulaires appelées « techniques manipulatives » et d’autre part le travail localisé de la peau et des tissus conjonctifs appelé « techniques myofasciales« . Les techniques manipulatives peuvent être caractérisées par l’application d’une poussée à haute vitesse et faible amplitude (HVLA) ou par des mouvements articulaires répétitifs (mobilisations) caractéristiques des chiropraticiens, des ostéopathes et de certains physiothérapeutes, tandis que les thérapies myofasciales sont considérées comme affectant les tissus « statiques » situés entre les articulations et comprennent un certain nombre de thérapies telles que les techniques ostéopathiques des tissus mous, les techniques d’énergie musculaire (MET) et le Rolfing.
À ce stade, nous faisons une distinction dans la hiérarchie des techniques, des systèmes et des professions. Si l’on prend d’abord les techniques, bien que les définitions varient selon les auteurs par exemple, voir Farrell et Jensen, 1992 sur les manipulations et les mobilisations), les techniques constituent le répertoire de base des options de traitement dont dispose le thérapeute manuel. Les systèmes (par exemple, la chiropraxie ou l’intégration structurelle) peuvent être considérés comme des approches philosophiques ou méthodologiques du diagnostic et du traitement par la thérapie manuelle et prétendent généralement avoir des caractéristiques uniques qui les distinguent (pour une revue, voir Coughlin, 2002). Enfin, la thérapie manuelle n’est l’apanage d’aucune profession (Farrell et Jensen, 1992) et chaque profession peut être associée à une variété d’approches et de techniques. Dans cet article, nous nous limitons à l’examen des techniques, car c’est à travers elles que l’intervention thérapeutique est délivrée au patient. La perspective du patient est importante, car il est le destinataire des techniques, quel que soit le système ou la profession dont elles sont issues, et les praticiens de toutes les thérapies considèrent le bien-être des patients comme la plus haute priorité.
Cet article considère qu’il peut y avoir des éléments communs entre des techniques apparemment diverses, en reliant l’anatomie du fascia aux mécanismes supposés être à la base des thérapies. Il ne s’agit pas d’un examen exhaustif de la littérature disponible, et les recherches auxquelles il est fait référence sont utilisées pour illustrer les idées du document. Ses objectifs sont de fournir un cadre vérifiable dans lequel les thérapies peuvent être comparées et de promouvoir la discussion entre cliniciens et chercheurs sur les distinctions et similitudes apparentes entre les thérapies.
Méthode
La littérature sur l’anatomie et les propriétés du fascia a été examinée ainsi que la littérature sur les techniques thérapeutiques manuelles sélectionnées et leurs résultats. Des bases de données (AMED, CINAHL, DC Consult, ICL, ISI, MANTIS, Pubmed), Google Scholar et les sites web des revues (Elsevier ScienceDirect et Wiley SpringerLink) ont été recherchés à l’aide de mots-clés et pour les auteurs connus pour publier activement dans le domaine.
Anatomie du Fascia
Cette section décrit brièvement certaines caractéristiques du fascia pertinentes pour cet article.
Un excellent résumé général de l’anatomie du fascia est donné par Cantu et Grodin (2001).
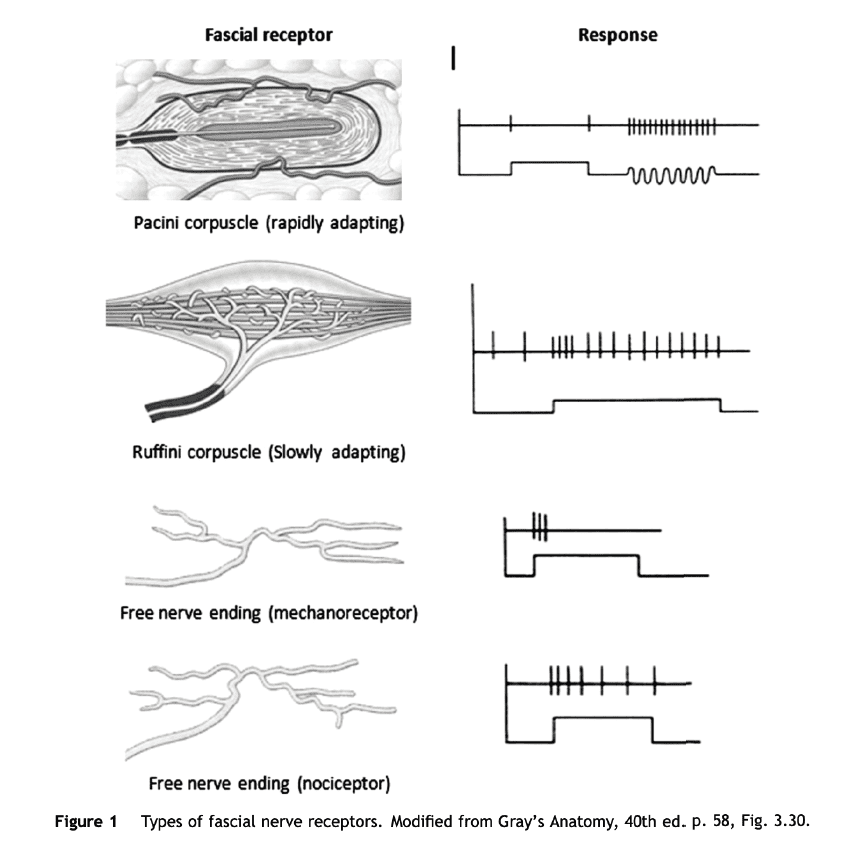
Le fascia est intimement lié au système nerveux autonome (Barnes, 1997 ; Schleip, 2003a). Staubesand en 1997 rapporté par Schleip (2003b) a trouvé des fibres myélinisées et non myélinisées dans le fascia, probablement d’origine autonome. Stecco et al. (2008) ont constaté que les couches externes du fascia profond des membres contenaient un riche approvisionnement vasculaire et nerveux avec des fibres nerveuses intrafasciales observées dans tout le fascia profond. Ils ont également observé des corpuscules de Ruffini et de Pacini, confirmant les résultats antérieurs de Yahia et al. (1992) concernant le fascia lombo-dorsal. Il y avait également de petits nerfs orientés perpendiculairement et attachés aux fibres de collagène qu’ils ont présumé être des récepteurs d’étirement, mais ils ont également trouvé quelques petits nerfs qui présentaient les caractéristiques morphologiques des nerfs autonomes, en accord avec les travaux antérieurs de Staubesand. Le tableau 1 résume les mécanorécepteurs fasciaux (d’après Baldry et al., 2001 ; Cantu et Grodin, 2001 ; Graven-Nielsen et al., 2004) et la figure 1 illustre ces récepteurs et leurs réponses.
Le réseau fascial de collagène et de substance fondamentale est maintenu par les fibrocytes. On sait que les fibrocytes régissent le volume et la pression du liquide interstitiel (McAnulty, 2007) ainsi que les composants moléculaires extracellulaires et donc la composition de la substance fondamentale. On sait également que les fibrocytes répondent à l’étirement mécanique par le biais de la mécanotransduction, comme décrit par Ingber (2003) et d’autres (Chiquet et al., 2007 ; Eagan et al., 2007). Langevin et al. (2005) ont vérifié le mécanisme de mécanotransduction (en relation avec le tissu de la souris) in vivo, c’est-à-dire qu’une contrainte mécanique appliquée induit un changement de la morphologie cellulaire, mais ils ont constaté que le temps de réponse des fibrocytes était de l’ordre de 2 heures. Barnes (1997) note cependant que lors d’une libération myofasciale, la réponse est ressentie en 90e120 s, et donc que toute adaptation de la matrice initiée par un changement de contrainte mécanique prend apparemment trop de temps pour se produire et expliquer les avantages immédiats observés des thérapies mécaniques. Les fibrocytes peuvent encore se transformer en myofi broblastes (Hinz et Gabbiani, 2003) sous l’effet de cette tension mécanique, comme on l’observe dans la cicatrisation des plaies. Cependant, les myofibroblastes semblent également être un composant normal du fascia (Schleip, 2003b rapportant Staubesand en 1996) et, fait important, ils sont également observés en plus dans l’épimysium et le périmysium (Schleip et al., 2006). La nature contractile de ces cellules semble leur donner la capacité de modifier la tension tissulaire, par contraction et relaxation, dans les courtes échelles de temps observées en pratique (Nekouzadeh et al., 2008 ; Schleip et al., 2007).
Interventions thérapeutiques
Les interventions thérapeutiques manuelles forment un large éventail de traitements parfois appelés «travail corporel». Les thérapies considérées ici sont limitées aux systèmes de traitement impliquant l’application d’une force manuelle pour un effet thérapeutique (McPartland et Miller, 1999). Bien que cette définition couvre un très large éventail de thérapies, les techniques incluses peuvent être condensées en ajustements HVLA, mobilisations, techniques de libération myofasciale de différents types et massages. En revanche, elle exclut les interventions telles que les aiguillettes et les ultrasons. De plus, les thérapies qui peuvent être considérées comme myofasciales par nature mais qui utilisent le mouvement comme modalité principale (Cantu et Grodin, 2001), comme le Feldenkrais, ne sont pas non plus considérées ici. Il faut garder à l’esprit que l’accent est mis ici sur la technique et non sur le système, par exemple, si les techniques HVLA sont généralement associées aux chiropraticiens et aux ostéopathes, ces systèmes comprennent d’autres techniques et ne se limitent pas aux traitements HVLA.
Pour faciliter l’analyse, les thérapies considérées ont été divisées en groupes de techniques manipulatives et de techniques myofasciales telles que définies précédemment. Les raisons en sont que, d’un point de vue biomécanique, les techniques myofasciales ont une action relativement lente et affectent nominalement les tissus «statiques» entre les articulations, tandis que les thérapies manipulatives sont généralement appliquées rapidement et visent nominalement les tissus mobiles autour de l’articulation. Cette division est identique à celle utilisée par d’autres (Bialosky et al., 2009 ; Korr, 1977).
Dans le cadre de l’analyse de chaque groupe de thérapies, les hypothèses d’explications mécaniques et neurologiques des résultats des thérapies sont prises en compte. Cet article ne tente pas de passer en revue ou de comparer ces explications de manière exhaustive, mais utilise des exemples représentatifs de la littérature pour illustrer les points abordés.
Mesures comparatives
Afin de rendre une comparaison possible, les bénéfices et les effets thérapeutiques des thérapies manuelles passives sont considérés, du point de vue d’un patient. Afin d’évaluer ces effets, les mesures de la douleur, de la fonction et de ce que nous appelons ici «l’activation autonome», centrées sur le patient, ont été choisies car elles semblent être communes à un grand nombre de thérapies.
Les deux premières mesures (la douleur et la fonction) sont à la fois simples et explicites, et sont en fait les raisons principales de l’utilisation des thérapies manuelles (Threlkeld, 1992).
La dernière mesure (activation autonome) est multiple et ne peut probablement pas être quantifiée comme une entité unique. Dans les essais rapportés, elle n’est pas souvent évaluée, probablement parce qu’elle est considérée comme un effet secondaire plutôt que comme un bénéfice principal. Les thérapies manuelles sont principalement utilisées pour traiter la douleur, et la douleur est liée à des changements somatiques et autonomes (Lewit, 2010). La variabilité de la fréquence cardiaque (VRC) ou le «tonus vagal», la pression artérielle et la conductance cutanée sont des exemples de mesures de l’activation autonome. Le cortisol salivaire a également été utilisé comme mesure du stress, qui est lié à l’activation autonome. La justification de son utilisation ici est que, dans les cas où une tentative a été faite pour l’évaluer, les preuves montrent qu’il semble être étroitement associé aux techniques manuelles examinées, à la fois manipulatives (Eingorn et Muhs, 1999) et myofasciales (par exemple Holey, 2000). Il est à noter que les effets autonomes des thérapies peuvent ne pas être seulement locaux à la zone travaillée mais beaucoup plus étendus.
Les tableaux 2 et 3 présentent des preuves des effets autonomes de certaines thérapies de manipulation et de tissus mous, respectivement. Bien qu’il existe une association bien connue entre la thérapie manipulative de la colonne vertébrale (SMT) et les effets autonomes (par exemple Boyling et Jull, 2004), il ne semble pas y avoir eu beaucoup d’essais cliniques le démontrant. De même, le nombre d’essais rapportant les effets autonomes des thérapies myofasciales est également très limité. Comme pour la discussion sur les théories des mécanismes des thérapies manuelles, cet article n’a pas pour but d’être une revue complète des preuves basées sur des essais et les références utilisées sont celles qui semblent caractériser la thérapie concernée.
Les thérapies manipulatives
Ce groupe de techniques est souvent considéré, et en fait souvent justifié, par l’effet de la manipulation des articulations sur la musculature et les tissus mous associés (Boyling et Jull, 2004). Les techniques considérées ici, couramment utilisées par les chiropraticiens, les ostéopathes et les physiothérapeutes manipulateurs, sont les SMT, c’est-à-dire les ajustements HVLA et les mobilisations, y compris celles conçues par Mulligan (2004). Les termes «manipulation» et «mobilisation» ont été utilisés de manière interchangeable ailleurs. Dans le présent document, la mobilisation a la signification donnée par Maitland (Farrell et Jensen, 1992), à savoir le mouvement passif d’une articulation dans la plage physiologique pouvant être empêchée par un patient, et la manipulation a les caractéristiques données par Evans et Lucas (2010), qui incluent la cavitation.
On a beaucoup écrit sur les mécanismes possibles impliqués dans les thérapies manipulatives, et en particulier les TMS. Les descriptions des mécanismes possibles, ci-dessous, ne sont pas exhaustives et la discussion est destinée à se concentrer sur le rôle possible du fascia.
Mécanisme mécanique
Les articulations sont conçues pour être naturellement mobiles, de sorte qu’une restriction articulaire doit avoir une origine. McPartland et Simons (2006) ont par exemple observé une association entre les points gâchettes myofasciaux (PTM) et un dysfonctionnement articulaire proche et affirment que l’hypomobilité articulaire est principalement due à une restriction des tissus mous aidée par une boucle de rétroaction positive via le système nerveux central (SNC). Lewit (2010) note également la présence d’une altération du tonus musculaire en cas de restrictions articulaires, ce qui peut contribuer à expliquer le succès de techniques telles que la relaxation post-isométrique (PIR) et l’hypomobilité articulaire. Des phénomènes autonomes ont été associés aux PTM (par exemple Ge et al., 2006 ; McPartland et Simons, 2006).
Evans (2002), dans une revue, note qu’un mécanisme possible est la perturbation (mécanique) des adhésions articulaires ou périarticulaires. Cependant, peu d’éléments sont fournis pour étayer la nature des adhésions qui peuvent être perturbées.
Mécanisme neurophysiologique
Un concept largement rapporté pour expliquer les effets immédiats et durables de ces thérapies est un mécanisme neurophysiologique à la fois pour les thérapies liées aux articulations (par exemple Boyling et Jull, 2004 ; Fryer, 2003 ; Korr, 1977 ; Pickar, 2002) et les mobilisations (Perry et Green, 2008 ; Schmid et al., 2008 ; Vicenzino et al., 2007).
La mobilisation stimule les mêmes tissus que les SMT et ceux-ci ne sont pas seulement limités à l’articulation traitée, mais comprennent également la musculature environnante et ses couvertures fasciales associées, les interconnexions fasciales profondes et d’autres tissus passifs tels que les ligaments. Dans les thérapies manipulatives, l’articulation est considérée comme la principale source de stimulation aff érente, mais ce n’est pas nécessairement le cas. Le nombre de récepteurs autour d’une articulation est largement dépassé par ceux du fascia environnant (comme l’épimysium et le fascia profond), de sorte que le mouvement absolu de l’articulation peut ne pas jouer un rôle important dans la réponse (Cantu et Grodin, 2001). Cette idée est confirmée par une étude sur des chats (Pickar et McLain, 1995), qui a montré que la manipulation d’une articulation lombaire isolée produisait des réponses dans les fibres de type III et de type IV à une certaine distance de l’articulation.
Le mode d’administration des TMS et de la mobilisation diffère, la mobilisation comportant des mouvements plus petits appliqués de manière rythmique dans la plage physiologique de l’articulation, tandis que les TMS utilisent une impulsion unique de grande vitesse et de faible amplitude au-delà de la plage physiologique de l’articulation, souvent associée à une cavitation (Evans et Lucas, 2010 ; Pickar, 2002). Bronfort et al. (2004) ont constaté que les résultats à long terme (douleur, incapacité) des deux thérapies sont largement comparables pour les lombalgies et les cervicalgies et, dans cette mesure, on peut s’attendre à ce que les mécanismes qui sous-tendent les deux thérapies soient similaires. Cependant, dans une revue des mécanismes hypothétiques des TMS, Evans (2002) suggère que les TMS et la mobilisation soient considérés comme des entités cliniques distinctes. Il indique que la cavitation associée aux TMS produit des effets physiologiques supplémentaires qui ne sont pas directement atteints par la mobilisation, mais les études examinées ont porté sur les effets immédiats à court terme de la thérapie et n’ont pas considéré les conséquences à plus long terme.
Korr (1977) a remarqué que les personnes souffrant de «tension musculo-squelettique», de traumatisme et de sensibilité présentaient des schémas segmentaires d’activité sympathique altérée. Ces schémas étaient très variables d’un individu à l’autre, mais ils étaient également stables et reproductibles sur plusieurs mois. Ceci est en accord avec l’étude de Budgell (2000) qui a trouvé un lien entre la stimulation nocive des tissus de la colonne vertébrale et les réponses autonomes organisées de manière segmentaire. Budgell a également considéré des stimuli «inoffensifs» mais n’a pas observé de lien. Ces deux études sont cohérentes avec Pickar (2002), qui suggère que pour les réponses autonomes, il existe une différenciation entre les stimuli nocifs et non nocifs dans la colonne vertébrale, les premiers excitant les réponses sympathiques et les seconds ayant un effet inhibiteur.
Comme nous l’avons noté précédemment, le fascia contient des fibres des groupes III et IV, chacun d’entre eux ayant 2 sous-groupes avec des niveaux faibles et élevés de mécanosensibilité et le parallèle entre les deux est intéressant.
Les thérapies myofasciales
Ce groupe couvre un spectre de techniques beaucoup plus nombreux et varié, comprenant les techniques ostéopathiques des tissus mous, l’intégration structurelle (Rolfing), le massage, y compris le massage du tissu conjonctif (MTC), la libération des fascias assistée par des instruments, par exemple la technique Graston», la libération des points gâchettes, le strainecounterstrain et la famille des techniques d’énergie musculaire (MET), dont la PIR est un exemple.
A ce stade, il convient de noter que les mécanismes basés sur les charges peuvent expliquer les effets de la thérapie myofasciale. Barnes (1997) discute des effets piézoélectriques liés au collagène et Oschman (2009 par exemple) aborde le transfert de charge en relation avec les interventions thérapeutiques pour les blessures aiguës ou chroniques et l’inflammation. Cependant, Langevin (2006) note que les preuves sont limitées et que l’on ne sait pas si le fascia transmet réellement des signaux in vivo et, le cas échéant, s’ils sont significatifs. Ce mécanisme potentiel n’est pas examiné plus avant.
Mécanisme mécanique
Les thérapies mécaniques reposent sur les effets directs du stress ou de l’étirement par la pression et peut-être aussi par la chaleur et la friction pour obtenir leurs effets. Des techniques comme le « Graston » peuvent apparemment s’appuyer uniquement sur la mécanique du fascia, mais certains aspects d’autres thérapies peuvent également entrer dans cette catégorie, comme le travail sur les tissus profonds avec intégration structurelle. Toutes les thérapies visent à briser les adhérences et à accélérer le retour à une fonction normale.
Le résultat escompté est une modification permanente de la structure du tissu, qui peut se produire par le glissement (lent) des fibres de collagène les unes sur les autres en réponse à l’étirement, un phénomène connu sous le nom de fluage, un relâchement des liens transversaux entre les fibres de collagène, ou le résultat souhaité peut être une microfaillite des fibrilles de collagène (Threlkeld, 1992) lorsque leur résistance à la traction est dépassée. Dans les deux cas, le caractère du tissu est modifié et ramolli. Lorsque la microfaillite du collagène est induite par la libération du fascia à l’aide d’un instrument (par exemple « Graston »), il y a des dommages délibérés et la libération de médiateurs inflammatoires dans le but d’accélérer la guérison.
Mécanisme neurophysiologique
Des explications neurophysiologiques ont également été avancées pour les thérapies myofasciales, notamment le massage, la libération myofasciale, la MTC, l’intégration structurelle et la thérapie des points de déclenchement (malgré leur pathogénie incertaine). Comme indiqué précédemment, les explications mécaniques ne semblent pas suffisantes pour expliquer les changements tissulaires palpables qui se produisent sur de courtes périodes. Le niveau relativement faible des forces utilisées par les thérapeutes manuels est insuffisant pour provoquer une micro-défaillance du collagène (Barnes, 1997 ; Chaudhry et al., 2008), sauf peut-être dans les tissus très fins ou lâches comme le fascia nasal. Il est donc probable qu’une grande partie des bénéfices des thérapies myofasciales soit due à des effets neurophysiologiques (Cantu et Grodin, 2001 ; Schleip, 2003a).
La MTC utilise des traitements fasciaux pour traiter les plaintes neurologiques, musculosquelettiques et viscérales, dont beaucoup ont une composante autonome. L’origine de la douleur viscérale et sa relation avec la douleur somatique ont fait l’objet de nombreux écrits, brièvement passés en revue par Giamberardino et Vecchiet (1997). Il existe une convergence bien documentée entre les afférences viscérales et somatiques sur les mêmes neurones de second ordre («convergence-projection»), bien que ce mécanisme ne soit pas suffisant pour expliquer tous les phénomènes observés (Vecchiet et al., 1999). Holey et Cook (2003) établissent un lien avec le «segment facilité» de Korr. Cela renforce l’impression d’un lien fort entre le fascia et le système nerveux autonome (SNA).
Dans le cas du MET, le mécanisme n’est pas encore compris. Ballantyne et al. (2003) rapportent qu’il n’y a pas de changement dans la longueur des tissus pendant le PIR et considèrent par conséquent que le véritable mécanisme est neurophysiologique. Smith et Fryer (2008) suggèrent également que le mécanisme peut être neurophysiologique mais qu’il implique en plus une déformation mécanique et plastique du fascia local. Hinz et Gabbiani (2003) rapportent que la production de force par les myofibroblastes répond à l’action des cytokines, des composants de la matrice extracellulaire et de la tension mécanique, donc l’action des muscles et peut-être des produits métaboliques peuvent les influencer. De plus, une stimulation accrue des fibres C via les récepteurs d’étirement dans l’épimysium peut provoquer un réflexe médié par le SNC réduisant le gain des fuseaux musculaires innervés par le g (Korr, 1975), réduisant ainsi le degré de tonus musculaire (chronique).
Schleip (2003b) a proposé un modèle de la dynamique de la plasticité fasciale lors de l’utilisation de la « manipulation » des tissus mous, en mettant en relation le SNC, le SNA et l’anatomie du fascia. Il considère que la relaxation expérimentée pendant la thérapie est une relaxation neurophysiologique.
Mécanismes non-neurologiques
Un bref commentaire doit être fait sur l’influence potentielle de mécanismes non-neurologiques
qui peuvent être activés par les thérapies manuelles.
La consistance de la substance du sol est régulée par les fibrocytes, comme nous l’avons déjà noté. On sait que la thérapie manuelle modifie le tonus des tissus ainsi que la consistance de la substance fondamentale, et qu’elle est donc susceptible d’affecter les propriétés mécaniques du fascia en modifiant ses propriétés viscoélastiques, d’absorption des chocs et d’absorption de l’énergie (Barnes, 1997).
Une autre voie est peut-être la voie paracrine ou endocrine, comme le système cannabinoïde, qui joue un rôle régulateur très étendu, affectant les tissus myofasciaux, y compris le remodelage des fibroblastes (McPartland, 2008). Les cannabinoïdes ont un rôle important dans le SNC (peut être lié aux changements d’humeur) et sont également liés aux changements cardiovasculaires et à la relaxation des muscles lisses (Ralevic et al., 2002), effets qui ont été associés aux thérapies manuelles. Il a été démontré que les manipulations ostéopathiques modifient les niveaux de cannabinoïdes dans le sérum sanguin (McPartland et al., 2005), mais une étude plus approfondie dépasse le cadre de ce texte.
Discussion
Alors, où se trouve le terrain commun entre les techniques myofasciales et les techniques manipulatives ?
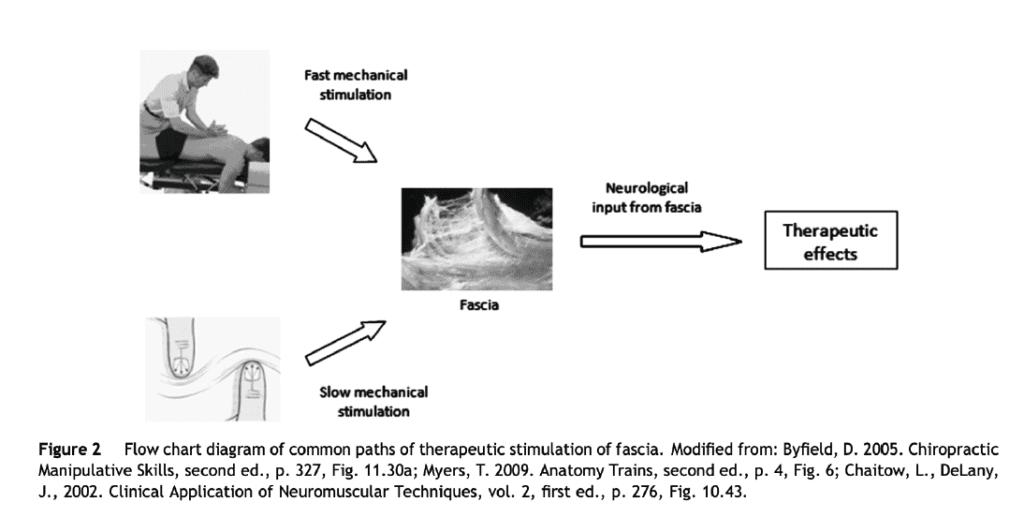
La réduction de la douleur et l’amélioration de la fonction sont les raisons principales de l’utilisation des thérapies manuelles et cela se produit pour les deux groupes de thérapies (par exemple Bronfort et al., 2010 ; James et al., 2009). Pourtant, les techniques employées semblent, à première vue, très différentes ; les méthodes d’évaluation et de diagnostic diffèrent certainement de manière significative entre les systèmes et les professions. Un modèle récent des mécanismes proposés pour la thérapie manuelle (Bialosky et al., 2009) est basé sur la neurophysiologie mais ne fait pas le lien entre le stimulus mécanique et l’anatomie, il semble plutôt supposer que tous les stimuli mécaniques ont un effet et un chemin similaires. Cependant, le concept selon lequel il existe un mécanisme sous-jacent commun est similaire à l’idée de cet article, bien qu’ici nous considérions spécifiquement le SNA et sa relation avec le fascia ainsi que les résultats cliniques. On considère que les thérapies manipulatives stimulent les tissus aponévrotiques en plus de leur cible, c’est-à-dire la capsule articulaire, et que les thérapies myofasciales visent délibérément à stimuler les tissus aponévrotiques. La figure 2 illustre cette idée. Il est clair que les deux groupes de thérapies se chevauchent largement.
Le SNA est impliqué dans de nombreuses thérapies des tissus mous (par exemple Schleip, 2003a) mais les thérapies manipulatives ont également une implication autonome (par exemple Eingorn et Muhs, 1999). Le lien entre l’activité autonome, les distributions dermatomiques et le dysfonctionnement segmentaire pour des thérapies telles que la MTC et la TMS est particulièrement intéressant. Un certain nombre d’auteurs ont déclaré que le gris péri-aqueducal dorsal (dPAG) est un maillon commun de la chaîne entre la stimulation afférente et la sortie efférente, y compris les changements autonomes (par exemple Schmid et al., 2008 ; Sterling et al., 2001 ; Thomson et al., 2009). Le dPAG est une structure connue pour être impliquée dans la régulation homéostatique (auto- nomique) et l’inhibition descendante (par exemple Baldry et al., 2001). Dans une expérience de mobilisation cervicale, Sterling et al. (2001) suggèrent que la mobilisation peut stimuler sélectivement une voie descendante spécifique d’inhibition de la douleur. Il est donc possible que la sortie du dPAG soit de nature directionnelle et pas seulement une inhibition généralisée de la douleur et une stimulation du système nerveux sympathique. Par conséquent, la stimulation délivrée au SNC par les interventions thérapeutiques n’est pas seulement généralisée, mais a une qualité directionnelle, c’est-à-dire que l’origine de la stimulation est importante. En observant les différentes orientations des plans fasciaux dans le corps, les différents types de mécanorécepteurs qui peuvent être stimulés, et les variables impliquées dans l’application des thérapies, cela peut être une conclusion valide. Cependant, Langevin (2006) note que l’on sait très peu de choses sur l’intégration spatiale des signaux afférents provenant du fascia.
Une brève discussion du rôle potentiel des mécanorécepteurs du fascia est appropriée ici. Les corpuscules de Pacini répondent à une stimulation rapide mais pas à une pression constante, tandis que les corpuscules de Ruffini répondent à un étirement lent et constant. Schleip (2003a) spécule que les premiers pourraient être influencés davantage par le HVLA et les techniques «vibratoires» (par exemple la mobilisation) et les seconds par les techniques myofasciales «lentes et profondes». Il est tentant de s’arrêter là, mais la situation est compliquée par la présence de
nocicepteurs dans les fascias, comme nous l’avons déjà noté, dont les types III et IV possèdent deux séries de récepteurs répondant à des niveaux de stimulation faibles et élevés. Il est possible que le HVLA et les techniques «lentes et profondes» stimulent les deux niveaux de nociception alors que le massage, par exemple, n’affecte que les nocicepteurs de bas niveau. D’autres considérations dépassent le cadre de cet article dont le but principal est de faire ressortir les similitudes entre les résultats utilisés à un haut niveau plutôt que d’entrer dans les détails des mécanismes.
Les tableaux 2 et 3 présentent une série d’études reliant, respectivement, les thérapies manipulatives et myofasciales à l’activation autonome. Les principales limites sont que toutes les études ont mesuré les effets à court terme d’une intervention, alors que les effets à plus long terme n’ont pas été pris en compte, et qu’en outre toutes ont été réalisées sur des sujets sains. Bien que les données soient très limitées, la mesure de la production autonome la plus systématiquement évaluée dans ces études est la VRC. Dans une étude avec SMT, Budgell et Polus (2006) ont trouvé que le SMT à la région thoracique a déplacé la sortie autonome au coeur en faveur de la composante sympathique et loin du parasympathique. Delaney et al. (2002) ont utilisé le massage des points de déclenchement (sur les muscles trapezius, sternoclei-domastoid, frontalis et temporalis) et ont constaté une augmentation de la sortie parasympathique vers le coeur. Cottingham et al. (1988a) ont évalué 2 groupes d’âge différents de patients masculins (âges moyens de 32 et 63 ans) avec une procédure de « pelvic lift « utilisée en Rolfing, et ont trouvé que la procédure augmentait la composante parasympathique dans le groupe d’âge le plus jeune mais pas dans le plus âgé. Henley et al. (2008) ont étudié l’effet du traitement manipulatif ostéopathique (OMT) sur le VRC. L’utilisation du mot manipulateur dans OMT est présumée ne pas signifier un ajustement HVLA. Ils ont trouvé que la «libération myofasciale cervicale» augmentait la composante para-sympathique, bien qu’aucun détail de la procédure réelle ne soit donné, mais dans la mesure où elle a été appliquée au cou, cela correspond aux résultats de Delaney et al. (2002). L’étude sur le massage par Arroyo-Morales et al. (2008) a été appliquée à des sujets immédiatement après l’exercice, et bien qu’une augmentation de la sortie parasympathique ait été observée, les auteurs commentent également qu’il ne pouvait pas être exclu que les effets étaient dus, au moins en partie, à l’effet respiratoire accru avec l’exercice. Parmi les études mentionnées ici, seule la SMT a produit une augmentation du tonus sympathique, alors que toutes les autres ont produit des augmentations du tonus parasympathique. Cependant, l’étude SMT, en dehors de la différence évidente de technique, a été appliquée à la zone thoracique et les autres techniques ont été appliquées à la tête, au cou, aux épaules et au bassin. Malheureusement, les données sont trop rares pour tirer des conclusions fiables.
Il est proposé que les bases des mécanismes neurophysiologiques de la thérapie myofasciale et de la thérapie manipulative soient les mêmes. On peut considérer que ces deux grandes catégories de thérapies se situent aux deux extrémités d’un spectre continu d’effets, et que la place dans ce spectre dépend du mode d’administration, et non du mécanisme. En effet, les seules différences entre les thérapies semblent être essentiellement entre les méthodes de stimulation afférente, par exemple par étirement lent ou rapide, et peut-être aussi entre les types de mécanorécepteurs stimulés. Korr (1977) s’est penché sur les mécanismes neurophysiologiques des thérapies manuelles et les a initialement divisées en groupes «impulsionnels» et «non impulsionnels». Cependant, il n’a pas été en mesure d’établir une distinction claire entre eux, déclarant : «Si des barrières existent, elles sont dans les esprits et les méthodes, pas dans le système biologique». Les idées présentées ici vont dans le sens de cette conclusion.
Le fascia (en tant que tissu conjonctif généralisé incluant ses enveloppes musculaires en tant qu’épi- et péri-mysium) est une source biologiquement plausible de nociception et de mécanoréception qui est commune à toutes les thérapies manuelles. Tant les thérapies myofasciales que les thérapies manipulatives stimulent le fascia sous ses différentes formes à des profondeurs tissulaires variables. Dès qu’une pression est exercée sur la peau, les mécanorécepteurs des différentes couches commencent à se déclencher, initiant des réponses physiologiques et neurologiques complexes, tant au niveau local que systémique. Ainsi, il est possible qu’à un faible niveau de pression, comme dans le cas d’un massage, le patient ne perçoive pas la sensation car le stimulus active les mécanorécepteurs de faible niveau des groupes III et IV, mais des changements locaux et systémiques se produisent par le biais de l’entrée afférente neurologique et peut-être d’autres mécanismes (voir ci-dessous). Des stimuli plus forts, tels qu’une manipulation HVLA ou un travail fascial profond, peuvent activer les mécanorécepteurs de haut niveau, entraînant une stimulation afférente supplémentaire du SNC.
Le modèle pionnier de la neurophysiologie de la plasticité fasciale proposé par Schleip (2003b) était destiné aux thérapies des tissus mous. Cependant, il est facile d’apprécier que ce modèle peut également être étendu aux thérapies manipulatives. Alors que Schleip considère que le SNC et le SNA ont des « boucles « séparées dans la voie de rétroaction, il est plus probable qu’ils soient reliés, probablement par le dPAG. Cela permettrait au corps d’avoir une réponse coordonnée à un stimulus. Le modèle de Schleip doit peut-être être adapté davantage.
Considérons l’expérience de pensée suivante : un patient subit des mesures de la douleur, de la fonction et de l’état autonome. Il se rend ensuite dans une pièce séparée où un style de traitement inconnu est appliqué. En sortant de la pièce, les mêmes variables sont mesurées. Compte tenu des informations déjà présentées sur les thérapies manuelles, il est proposé qu’il serait difficile de déduire, à partir des seules mesures, quel style de traitement a été appliqué. On peut donc considérer que des techniques normalement considérées comme sans rapport peuvent être apparentées les unes aux autres. Cette idée pourrait expliquer en partie pourquoi les résultats à long terme de différentes thérapies sont équivalents.
Conclusion
Cet article passe en revue la littérature sur les effets des thérapies manuelles et, brièvement, sur l’anatomie du fascia. Il établit un cadre théorique, testable, qui relie le fascia aux bénéfices thérapeutiques fournis par ce qui a été traditionnellement des modes de thérapie distincts, appelés ici « manipulatifs », c’est-à-dire les manipulations et mobilisations HVLA, et « myofasciaux », c’est-à-dire le travail plus lent des tissus mous. Le point de vue des auteurs est que, du point de vue de la finalité bénéfique des thérapies, c’est-à-dire l’amélioration de la santé des patients, il n’existe pas de réelle distinction entre ces deux classes de thérapies. Elles peuvent être considérées comme des points sur un spectre continu de bénéfices thérapeutiques, dus en grande partie aux effets stimulants de ces thérapies sur le fascia.
Source et référence de l’article :
Pubmed, Nigel Simmonds 1, Peter Miller, Hugh Gemmell1, PMID: 22196432 DOI: 10.1016/j.jbmt.2010.08.001
POUR ALLER PLUS LOIN
– Thérapie Manuelle des Fascias
Formateurs : Véronique de Laere, Jan de Laere



